
구조적으로는 평발이거나, 높은 아치를 가지는 요족(cavus) 변형이 있는 경우 족저근막염의 발생 가능성이 높습니다. 그러나, 해부학적 이상이 원인이 되는 경우보다는 발의 사용이 많은 경우가 주원인 입니다. 평소 운동을 하지 않던 사람이 갑자기 많은 양의 운동을 하거나, 마라톤 또는 조깅을 하는 경우, 과체중, 장시간 서 있기, 너무 딱딱하거나 쿠션이 없는 구두의 사용, 하이힐의 착용 등이 족저근막에 비정상적인 부하에 의해 염증이 발생하는 경우가 그것입니다. 이외에도 당뇨, 류마티스 관절염, 강직성 척추염, 홍반성 낭창, 통풍 등 기저 질환을 가진 환자에서 동반되는 경우가 있습니다.
주중상은 뒤꿈치 통증이 발생하는 것이며, 아침에 일어나 처음 발을 디딜 때 느껴지는 심한 통증이 특징적입니다. 통증이 없다가 움직이기 시작하면 통증이 발생하고 일정 시간 움직이면 통증이 다시 줄어드는 양상이 많습니다.
진행된 족저근막염의 경우에는 서 있을 때 뻣뻣한 느낌이고 지속되고 하루 일과가 끝나는 시간이 가까울수록 통증의 정도가 심해지는 경우도 있습니다.
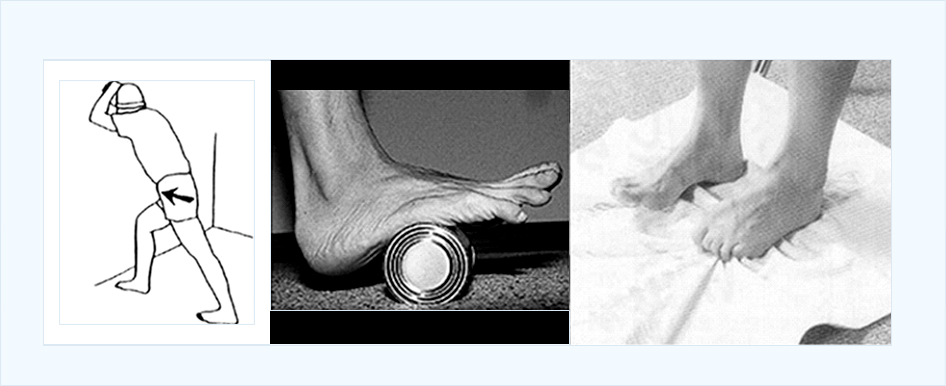
보조적 치료의 첫 단계는 교정 가능한 원인이 있다면 이를 바로잡는 것입니다. 잘못된 운동 방법, 무리한 운동량, 불편한 신발 착용 등을 교정하여 원인을 제거합니다. 치료에서 가장 중요한 것은 족저근막과 아킬레스건을 효과적으로 늘려주는 스트레칭입니다. 사진과 같이 아킬레스 근을 늘려주는 방법과 족저근막을 마사지하는 방법, 발의 내재근을 강화 시키는 방법 등을 하루에 4회 이상 한번에 15분 이상 시간을 정해서 운동을 해주어야 합니다.
보조기로는 뒤꿈치 컵(heel cup)이나 단단하지 않는 깔창, 밤에만 시행하는 부목고정 등을 시행하기도 합니다.약물과 보존적 치료에 잘 낫지 않으면, 체외 충격파 요법(ESWT, extracorporeal shok wave therapy)을 시행할 수 있습니다. 충격파로 통증을 줄이기 위해 사용하며, 수회 시행하여야 효과를 볼 수 있습니다. 수술적 치료는 충분한 보존적 치료를 시행한 후에도 호전이 없는 경우에 국한적으로 시행하며, 족저근막을 절재하여 압력을 줄이는 방법이나 수술의 효과도 비교적 떨어지고, 신경 손상 등의 합병증을 유발할 수 있으므로 신중한 선택을 요합니다. 예방적으로 적절한 체중을 유지하고 무리한 운동을 피하며, 쿠션이 충분한 신발을 신습니다. 증세가 오래될수록 보존적 치료의 성공 가능성이 낮아지므로, 의심되면 빠른 시일 내에 정형외과 진료를 통하여 정확한 진단을 받고 조기에 치료를 시작하는 것이 중요합니다, 대개6개월 이상 보존적인 치료를 해야 하며 90% 이상에서 좋은 결과를 얻을 수 있는 것으로 알려져 있으나, 점차적으로 서서히 회복되므로 환자나 의사 모두 참을성이 필요합니다.

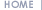
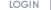


























 >
>










